
Column
1. 競技復帰をめざして

アスリートの方のリハビリテーションをさせていただく機会が多くなってきています。他院からのご紹介・ご指名で診療させていただくことが増え、本当に感謝しています。もちろん責任の重さも併せて感じています。
診させていただく患者さんの競技種目は多種多様です。思い浮かぶだけでも、競馬騎手、野球、ソフトボール、サッカー、相撲、柔道、ラグビー、バスケットボール、ハンドボール、バレーボール、陸上競技、アメリカンフットボール、テニス、バトミントン、ゴルフ、バレエ、アーチェリー、弓道、合気道、社交ダンスetc...。競技レベルも小中高生、大学生、社会人、実業団、プロまで様々な方を担当させて頂いています。
多くのアスリートを診させて頂いて感じること。それは1日でも早い競技復帰を目指さなければならないということです。ただそれは単なる復帰ではなく、元のパフォーマンスを取り戻し、可能であれば更にパフォーマンスを向上させ得るようにする必要があります。プロであれば尚更で、そのアスリートの生活がかかっているわけです。
私がアスリートのリハビリテーションを行う上で必ずしていることとして、①競技特性を知ること(どのような動作が必要なのか、関節の動き、筋力、俊敏性、平衡感覚など)、その上で②解剖学的に何がどう作用して必要な動作が完結しているのかを探ること、更に③アスリート個々の特徴や思考を理解すること、④競技復帰にどの程度の時間が必要なのか、あらかじめ伝えること、大きく分けてこの4点を重要視しています。
もちろん私のところへ来られるアスリートはなんらかの怪我をされていることがほとんどですから、その障害部位のリハビリテーションを行うことを優先します。それは一般的な患者さんと同じように、病態を理解し、機能解剖学に基づいた治療を行います。その上で前述したような点を考慮した運動療法を展開していくことになります。

障害部位も多岐に渡ります。肩、肘、手首、指、首、腰、股関節、膝、足首、足部とそれぞれの箇所に応じて治療を行います。必要に応じてインソールを作成したり、テーピング指導も行います。治療段階にある程度見通しがついてきたところで、個々の競技に応じた動きを優先して行えるようにしていきます。この段階からは患者さんに動作を教えて頂きながら、競技ビデオなどで動作分析を行い、必要な動作を獲得して頂きます。加えて、動作を見るプロとしてより良い動作となるように提案することもあります。ただ蛇足とならないよう、あくまでも患者さんと相談の上で行います。
これらのことを行い、1日でも早い競技復帰を目指すわけです。そして何より大切にしていること、それは「アスリートの意思を尊重すること」です。これはアスリート以外の患者さんでも共通している考えです。その方が何を求めているのか?を大切にしています。完璧な状態を求めているのか、それともそこそこの状態でも早い復帰を求めているのかということです。当然のことながら、治療者として完璧を目指すわけですが、アスリートによっては、人生をかけた大切な試合にどうしても出たい人もいます。この試合を最後に引退をするという人もいます。今シーズンで競技生活を最後にする人もいます。そうであるならば、なんとか出場できるように工夫することが私に与えられた使命であると考えます。もちろんまだまだこれから先も競技を続けていく人には絶対に無理はさせません。大切なことはそのアスリートが「何を求めているか」を知るということです。アスリートや患者さんの意思を尊重してこそ、本当の意味でのリハビリテーションであると考えています。これからもアスリートに信頼される理学療法士を目指していきたいと思います。
担当しているアスリートのコラム

投球動作分析が疼痛軽減につながった症例
症例:女子野球選手
主訴:右肩痛
現病歴:1年程前より投球時に右肩痛が出現。接骨院や他院でリハビリテーションを受けるが症状が改善しないために、手術も念頭において当院を受診した。当院受診時は日常生活動作では右肩痛は見られず、投球動作時のみに疼痛が出現していた。他院MRIにてSLAP lesionを指摘。
診断名:右投球障害肩(SLAP lesion Type2)
理学療法経過:受診時、1回の投球動作指導により投球時に出現していた疼痛は消失した。
投球フォーム指導と併せて右肩を安定させる目的とした運動やトレーニング方法を指導した。
評価と指導内容:各投球相における問題点は右写真に示すとおりである。投球フォームを観察して、右肩への過剰な機械的刺激が加わることで疼痛が出現しており、MRI画像と合わせて考え、理学療法の適応と判断した。
疼痛出現相はLate CockingからAccelerationに移行する時期とFollow Throughの時期の2回であった。
①体の開きを遅らせることで左肩の突っ込みを改善させ、右肩の求心位を保つこと
②骨盤の並進期間を延長させることで、肩の過水平伸展を防ぐこと
考察:投球フォームを改善させたことで、投球動作時に加わっていた右肩への過剰な機械的刺激が軽減できた。肩関節が求心位を保てるようになったことで、投球時に出現していた右肩痛が消失したものと考えられた。
2. 治療技術向上のために

公益社団法人日本理学療法士協会の統計によると、2014年の協会に所属している理学療法士の数は9万人を超えています。実際に免許を取得した理学療法士を加えるとおそらく10万人を超えているはずです。私が免許を取得した1999年はちょうど理学療法士の数が2万人を超えた時ですから、当時と比較して国内の理学療法士は5倍に増えたことになります。近年の高齢社会を見据えて理学療法士の人数を増やす必要があったのだと思います。
実際に私が理学療法士になった時と比較しても、おのずと我々理学療法士の職域も拡大し、総合病院や一般病院だけでなく、クリニックにも普通に理学療法士が勤務しています。介護福祉施設で勤務している理学療法士も少なくありません。整形外科領域や脳外科、神経内科領域、介護領域のリハビリテーションに留まらず、呼吸循環器領域やスポーツ領域、美容・ヘルスケア領域や産前産後のリハビリテーション、大学や専門学校で教職に就くなど、同じ理学療法士でもその仕事は多種多様となってきました。同じ医療職である医師も各科目に専門分化していることを考えると、今の理学療法士の在り方にも頷ける部分が多くあります。
しかし、どういう職域で仕事をしていても理学療法士であることに変わりはありません。やはり患者さんや対象者を「よくする」ことが仕事だと思います。もちろん高齢者を対象としていると「よくならない」こともあります。「よくならない」ことに対してどう工夫していくのかも含めて最善を尽くすのが我々の使命です。150日間という期間が決められた現状でもです。私が理学療法士になった頃はそれなりに入院期間もありましたから、患者さんの状況に応じて理学療法を行うことも可能でした。でも今は違ってきています。そこに対応していくためには治療技術の向上が欠かせません。我々の治療技術が向上しなければ「よくできない」のです。
治療技術の向上の為にどうすればいいのか?最近ではセミナーなどで講師をさせて頂くことも増えてきましたが、セミナーでの受身な勉強スタイル「だけ」では決して治療技術は向上しません。特定の「手技だけ」でもいけません。セミナーに参加したり、論文を読むことで知識や解釈の仕方を学ぶことを否定しているわけではありません。それだけでは「上手くならない」ということです。日々の臨床での疑問を研究していくという「自発的」な勉強が必要です。そこで考え培った知識や技術は必ず臨床で患者さんを「よくする」ことに繋がります。西洋医学の歴史の中で先輩である医師たちがしてきたことを我々も当たり前にしていくことが大切です。「よくする」ためには「どこがどう悪いのか」を見い出す必要があります。そのためには丁寧に所見をとり、解剖学・生理学・運動学を駆使して病態を解釈し、治療することが大切です。そうすれば「よくする」ができます。そして「よくならない」のではなく「よくできることと、そうでないこと」を明確にすることが可能となり、おのずと治療の方針が決まっていくと思います。
3. リハビリは痛いのか?
初診の患者さんによく「リハビリは痛いんでしょ?」と聞かれることがあります。理学療法士なら誰でも経験することです。違う患者さんには「よくなるためなら少々痛いのは我慢するから」とも言われます。ここで一つ疑問が生まれます。「痛いことをすればよくなるのか?」ということです。
痛みには炎症による痛み(いわゆる腫れや充血が伴うもの)と過剰に動かした時に痛みが出るものの大きく分けて2種類あります。前者は体内で血液中から出る発痛物質による痛みです。そして後者は体に過剰な機械的刺激が加わったことで起きる痛みです。同じ「痛み」と表現されるものでも種類が違うということです。前者の炎症性疼痛に対して我々理学療法士は無力です。マッサージやストレッチングで炎症を抑えることは出来ません。炎症に対しては消炎鎮痛剤など薬の力を借りるしかありません。つまり医師の仕事ということになります。では、後者の機械的刺激が原因の疼痛についてはどうでしょうか?これこそ私たち理学療法士の腕の見せ所です。関節に機械的刺激が加わらなければ痛みが出ないわけですから、その原因を取り除けばいいわけです。
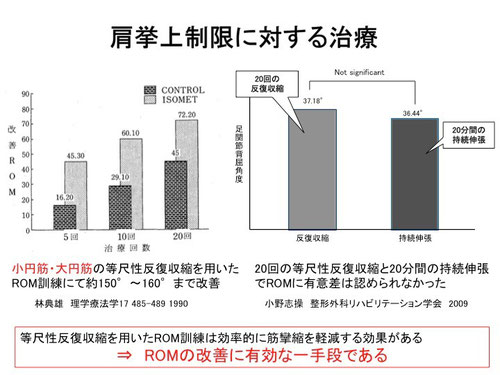
例えば、いわゆる五十肩について考えてみましょう。五十肩は加齢とともに肩関節の周りの筋肉や靭帯などが変性(弾力が失われる状態に変化)により硬くなることと滑膜(関節の動きをよくするために体内で作られる膜様組織)が関節内に蓄積されることで起きます。つまり肩関節の周りが硬くなり、余裕がない関節となって動かせなくなる状態です。無理をして動かすと痛くなります。無理に動かし続けると腫れてきて更に痛みが増します。では、どのように治療を進めるべきでしょうか?無理に動かし続けたことで起こった腫れに対しては医師に消炎鎮痛剤を処方してもらい使用するしかないことは前述しました。そして腫れが落ち着くまで1〜2週は無理に動かさないことです。腫れが落ち着いた段階(じっとしていれば痛くない状態)から硬くなった筋肉を少しづつ動かします。筋肉をほぐすための方法としてマッサージでも構いません。更に効率がいい方法として「神経抑制」という人体の機構を使う方法があります。例えば肘を曲げるときには肘を曲げるための筋肉は収縮しますが、同時に肘を伸ばすための筋肉には「緩め」という命令が神経から出ます。これを「相反神経抑制」と言います。他にも幾つかの「神経抑制」があります。我々が行った研究では20分間行ったストレッチングと20回(約20秒)の「神経抑制」を利用した軽い運動との間でその効果に差はありませんでした。つまり同等の効果があるということです。このような治療を行うことで少しづつ筋肉はほぐれます。また縮んだ組織が伸張されるのには細胞が増える必要があります。人体の細胞が増加するには通常数週間から数ヶ月(組織によって異なります)がかかります。
つまり適切な処置を行えば、「リハビリはほとんど痛くありません」。痛いリハビリは炎症が強い時期に動かしているか、もしくは動かし方が強すぎるということになります。患者さんには「痛くないリハビリ」をしている病院を選ばれることをお薦めします。



